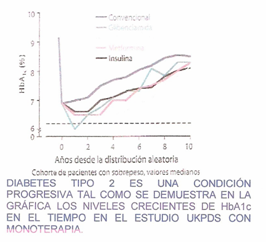
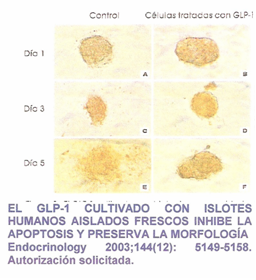
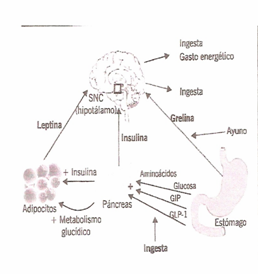
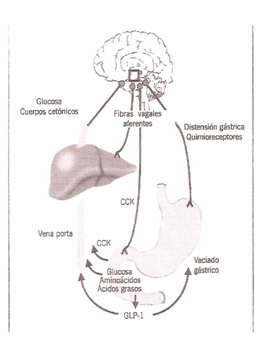
En la Diabetes Mellitus la hiperglicemia tiene la explicación en diferentes procesos. Los cambios metabólicos agudos insulina incluyen:
A. Tejido graso: Con aumento de la lipOlisis. Reducción de la síntesis de triglicéridos: Para su síntesis se requiere de la generación de glicerofosfato y de ácidos grasos. Al existir una menor eficiencia en la glicólisis anaeróbica se forma menos glicerofosfato Por otro lado, existe una menor síntesis de ácidos grasos a partir del acetil CoA, por una menor activación de la acetil CoA carboxilasa que hace posible transformar el acetil CoA en malonil CoA, primer paso de la síntesis de ácidos grasos. Aún más, recientemente se ha descrito en Diabetes una menor actividad de la enzima ácido graso sintetasa (FAS).
Aumento del catabolismo de los triglicéridos del tejido adiposo y del transporte de ácidos grasos hacia el hígado: Al reducir la frenación de la lipasa del tejido adiposo, se incrementa la hidrólisis de los triglicéridos y los niveles de ácidos grasos libres del plasma y su captación por el hígado. Este efecto es debido a la acción conjunta del déficit de acción biológica de la insulina y al incremento de las hormonas de contrarregulación, especialmente catecolaminas y glucagón.
Activación de la ceto génesis hepática: En ella se manifiesta la interacción del déficit insulínico y mayor actividad del glucagón. Se requiere de la formación de acetil CoA con vía predominante hacia la formación de cetoácidos. Para que los ácidos grasos penetren a la mitocondria, se requiere su acoplamiento con la carnitin transferasa la cual es regulada por la concentración de malonil C0A. El glucagón juega un rol fundamental en la síntesis y activación del sistema ad! carnitin transferasa, promueve la síntesis de carnitina a nivel hepático y en conjunto con el déficit insulínico, reducen el malonil CoA que es el principal frenador del sistema. Como resultante de ambos defectos hay mayor penetración de ácidos grasos a la mitocondria y oxidación hacia acetil CoA. Este ultimo no puede ingresar en forma eficiente al ciclo de Krebs y no puede incorporarse a síntesis de ácidos grasos, formando cuerpos cetónicos, acetoacético y B bidroxibutírico. Por otra parte, existe una menor capacidad de oxidar los cuerpos cetónicos, lo que Lleva a su retención y acidosis metabólica.
Metabolismo de la glucosa. 1) Menor captación de glucosa por el tejido muscular y adiposo: Por menor activación del transportador de la glucosa (Glut 4) en los tejidos dependientes,
reduciendo su síntesis o interfiriendo con su translocación desde el citosol a la membrana. Se manifiesta por un menor número de moléculas en la membrana y por una menor captación y transporte de glucosa.
2) reducción de la síntesis de glicógeno a nivel hepático y muscular:
A nivel hepático la glucosa no requiere de transportador, pero la menor actividad de la glucokinasa (esencial para la fosforilación) y de la glicógeno sintetasa, limitan la síntesis de glicógeno. A nivel muscular, la menor actividad de la hexokinasa y del glicógeno sintetasa, tienen igual efecto sobre la limitada cantidad de glucosa transportada.
3) reducción de la glicólisis anaeróbica y aeróbica en tejidos dependientes de la insulina:
La menor actividad de la glucokinasa y hexokinasa, al limitar la fosforilación de la glucosa, inhiben la glicólisis anaeróbica. Adicionalmente, una menor actividad de la piruvatokinasa limitan la incorporación de la glucosa a la glicólisis aeróbica.
4) Mayor producción hepática de glucosa:
Por acentuación de la glicógenolisis y neoglucogenia. Hay una menor frenación de las fosforilasas y se activa la glicógenolisis. La mayor actividad de la fosfoenoipiruvato carboxikinasa, de la piruvato carboxikinasa, de la fructosa 1-6 difosfatasa y de la 6-glucosa fosfatasa, aumentan la neglucogenia a partir de aminoácidos, lactato y glicerol. Esto Lleva a la formación de glucosa 6- fosfato, que, en condiciones de déficit insulínico, no puede incorporarse en forma eficiente a la glicólisis o depositarse en forma de glicógeno, transformándose en glucosa libre.
Una reducción de la oxidación de la glucosa y de su capacidad de depositarse como glicógeno, sumado a un incremento de su producción hepática, se traduce en hiperglicemia, signo clave de esta patología.
5) Incremento del estrés oxidativo:
Los radicales libres son átomos 0 moléculas altamente reactivas que tienen uno 0 más electrones impares. Pueden inducir severas alteraciones metabólicas como degradación de Lípidos, proteínas, glúcidos y nucleoproteínas, que se traducen en daño genético, estructural y funcional. Los sistemas biológicos están continuamente amenazados por la generación de radicales libres de origen exógeno (dieta y drogas) y endógenos derivados del metabolismo de sustratos y del sistema inmunitario. Los tejidos están protegidos de esta amenaza por antioxidantes enzimáticos y no enzimáticos. Se habla de estrés oxidativo cuando la producción de radicales libres supera la capacidad antioxidante del organismo. En la Diabetes Mellitus existe un estrés oxidativo, por incremento de radicales libres y reducción de la actividad de los antioxidantes. La hiperglicemia promueve la producción de radicales libres por el incremento de su enolización y por glicosilacion que genera la 3 glucosona, compuesto altamente reactivo. Reduce la capacidad antioxidante al activar la vía de los polioles, que depleta de NAPDH, e inhibe enzimas NADPH dependientes como la glutation reductasa.
En resumen explicamos como al haber un aumento de la Lipólisis, se produce una disfunción del Sistema Nervioso Central, se disminuye la captación de glucosa por el tejido muscular, se aumenta la producción hepática de glucosa, se aumenta la producción de glucagon por las células alfa del Páncreas, disminución de la secreción de insulina concomitantemente con una disminución de la producción de
INCRETINAS.
EFECTO INCRETINA Es la respuesta de las células beta en producción de insulina a la ingesta de alimentos (Hidratos de carbono). Esta respuesta es superior a la infusión intravenosa de glucosa. Este efecto es responsable del 50-70% de la respuesta insulínica a la glucosa oral. El estimulo ocurre siempre > 8Omg%
CICLO DE PRODUCCION DE LAS INCRETINA. Las células K del Duodeno y parte proximal del Yeyuno van a producir GIP (Péptido insulinotropico dependiente de glucosa). Este último va a promover la hpogenesis por un lado y por el otro va a estimular la producción de insulina por parte de las células betas del Páncreas. El GLP-1. Secretado por las células L del Ileon y Colon hace que se aumente la sensación de saciado a nivel del SNC, se aumente la síntesis de glucógeno, se disminuye el vaciamiento gástrico, se disminuye la producción de glucagón y que se aumente la producción de insulina.
ACCION E INHIBICION POR LA DIPEPTIDIL PETIDASA 4 Las dos hormonas, GIP(1-42) y GLP-1(7-36) van tener un tiempo corto de acción ya que van a ser metabolizados por la DPP-4. El GIP cuando es biológicamente activo sus aminoácidos van de I al 42 y el GLP-1 entre el 7 y 36. La DPP-4 las convierte en formas
hormonales biológicamente inactivas o truncadas ya que escinde al GIP por 2 minoácidos quedando el residuo 3-42 y el GLP1 9-36. La DPP-4 se encuentra en las membranas con borde en cepillo del intestino y los riñones, en la superficie de los capilares y en forma soluble en la circulación. Los péptidos así truncados no actúan en los receptores por lo tanto no intervienen en la secreción de insulina ni el control de la glucosa.
GIP El GIP descubierto entre 1971 a 1979 de 42 aminoácidos como hemos establecido, pertenece al igual que el GLP-1 a la superfamilia del glucagón, es secretado por la células K en el Duoderio y parte proximal del Yeyuno. Su secreción se estimula con la ingesta de carbohidratos y lípidos. Con la presencia de alimentos se elevan en sangre hasta 20 veces más su valor basal. La vida media en pacientes no diabéticos es de 7.3 minutos y en los diabéticos es de 5.2 minutos. Con pico de secreción después de la ingesta 15 a 30 minutos. Tienen receptores en diferentes órganos:
Páncreas, intestino, Tejido graso, Corazón, Hipófisis, Corteza adrenal y en Cerebro. Por acción de la DPP-4 se convierte en un tejido trunco 3-42 inactivo. La GIP ha demostrado aumentar la sobrevida de las células betas en animales y en células humanas in Vitro.
Efectos fisiológicos del GIP:
En animales, específicamente en perros muestra ser un inhibidor de la motilidad gástrica y de la secreción ácida; en el ser humano acelera el vaciamiento gástrico, pero no inhibe la motilidad gástrica. Estimulación de las células betas del Páncreas y reduce la apoptósis en todas las especies. En estudios de animales estimula la Lipoproteinlipasa encargada de incorporar los ácidos grasos al tejido adiposo y estimula la síntesis de ácidos grasos. Su efecto insulinotropico se encuentra reducido en los pacientes diabéticos tipo 2
GLP-1 Descubierto en 1987 como lncretina. De hecho existen dos formas, uno de 30 aminoácidos y otro de 31 a.a. Se sintetizan en las células L localizados en el íleo y Colon. Todos estos productos están en función del Gen del Glucagón al igual que otros compuestos que tienen funciones diferentes como es el caso de la Glicentina (1-69) biolOgicamente inactiva, Oxintomodulina con algunas propiedades insuilnotropas (proglucagón 33 — 69), el GLP-1 y GLP-2.
El GLP-1 es clivado en los dos aminoácidos, es decir, es clivado después de (a posición 6, quedando una aminoácido (7-37), posteriormente se diva el aminoácido 37 resultando un GLP-1 (7-36)NH2 es la forma que entramos en mayor cantidad en la circulación.
Tiene receptores en las células pancreáticas, cerebro, corazón, riñón y tracto gastrointestinal. Incrementa la concentración de insulina con aumento importe de la glucosa. Si la concentración de glucosa no está elevada, no aumenta la producción de insulina (valor umbral 80 mgldl); esta situación protege contra la posible producción de hipoglicemia. Es inactivado por la Dipeptidil peptidasa 4.
SUPERFAMILIA DEL GLUCAGON: 1. Glucagón.
2. Oxintomodulina
3. Glicentinas.
GLICENTINAS La célula blanco para el GLP-1 va a estar en las células betas, lo que va a producir un vaciamiento gástrico más lento, la secreción gástrica se va a reducir. Para el GLP-2 va a haber un receptor de células enterendocrinas GLP-2R, que va a intervenir en las funciones gastrointestinales como es:
• Secreción gástrica
• Motilidad gastrointestinal.
• Permeabilidad intestinal.
• Transporte intestinal de hexosas.
• Proliferación de las células de la cripta.
• Apoptosis de del entericitos y de la célula cripta.
• Crecimiento del intestino grueso y delgado.
GLP-1 y LA CELULA BETA Tiene 3 efectos:
a. Un Efecto Agudo con incremento de la secreción de insulina dependiente de glucosa.
b. Efectos Subagudo, la secreción de proinsulina y biosíntesis de la insulina.
c. Un Efecto Crónico, donde estimula la proliferación y neogenesis, reducción de la apoptosis de las células betas. Incrementa la expresión GLUT-2, glucocinasa.
Otros efectos del GLP-1:
Regula la ingesta con una reducción del peso de aproximadamente 1.9 kilogramos en 6 semanas, en gran parte porque se enlentece el vaciamiento gástrico y tiene un efecto Glucagonostatico, es decir, se reduce la producción de glucagón.
RESUMEN DE ACCION DEL GLP-1 EN DIFERENTES ORGANOS: 1. A nivel del Sistema Nervioso Central tiene efecto anorexígeno.
2. A nivel Gástrico retrasa el vaciamiento gástrico.
3. A nivel de la células betas liberación de insulina.
4. Acnivel de las células alfa, disminuyendo a secreción de glucagón
5. A nivel hepático disminuye la liberación de glucosa.
Estudios: 1. Se han realizado diferentes estudios en las cuales se han hecho infusiones de GLP-1 comparándolo en paciente en uso de solución salina viendo una reducción del peso importante con respecto a la Solución salina.
2. También los niveles de glicemia comparados con infusión de solución sauna mostró una disminución importante de la glicemia en aquellos pacientes que se le administró GLP-1.
3. Estudio del vaciamiento gástrico disminuyó al compararlo con un placebo.
4. Efecto del MK 0431 Un inhibidor de la DPP-4 en el control glicemico después de 12 semanas en pacientes Diabéticos tipo 2.
5. Efecto de 4 semanas de una casi normalización de la glucosa sanguínea, en la sensibilidad de las células betas a la glucosa y aT GLP-1 en pacientes DM 2.
6. El señalamiento mediante moléculas Hedgehog está involucrado en la diferenciación de las células ductales pancreáticas, en células secretoras de insulina inducidas por el GLP-1
7. El Inhibidor de la DPP-4 vidagliptina aumentó la masa de células betas pancreáticas en roedores..
8. Exenatida mantiene el control glicemico durante 2 años en pacientes DM 2. Datos de un estudio abierto.
GLP-2 Aunque tiene que ver muy poco en lo que respecta a la diabetes mellitus el GLP-2, pero si como parte de las lncretinas. Es un pétido de 33 a.a. co-secretados conjuntamente con el GLP-1 en respuesta a la ingesta de nutrientes.
- Es un potente factor de crecimiento del epitelio del intestino delgado en ratas y ratones.
- Expande el tejido velloso a través de la proliferación de las células crípticas.
- Reduce la apoptosis de las células del enterocito y la cripta.
- Inactiva la caspasa 8 y 9, causantes de la apoptosis a nivel de las células.
- Estimula hexosas motilidad gástrica.
CUADRO COMPARATIVO DE LAS GLP-1 Y LA GIP (VER ANEXOS) FUTURO TERAPEUTICO
A. Hay dos grandes grupos dentro estos para el tratamiento del paciente diabético tipo 2:
1. MEMETICOS DE LAS INCRETINAS.
2. INHIBIDORES DE LA DPP-4
Los miméticos de Incretinas incrementan la producción de insulina dependiente de la glucosa. Son de naturaleza peptidicas y su aplicación es subcutánea o Intravenosa pero no oral. Por su naturaleza proteica pueden inducir a reacciones inmunológicas con formación de Anticuerpos. Tienen también efectos tróficos, glucagonostaticos. Aumentan la saciedad a nivel cerebral.
Los efectos secundarios que se pueden producir con la misma es de náuseas e hipoglicemias cuando se asocian sobretodo con las sulfonilurea. Reducen la
hiperglicemia pre y posprandial, al igual que reducen de peso, cosa que en el futuro se piensan utilizar como un reductor fisiológico de la obesidad.
Pueden utilizarse como monoterapia pero también combinados con metformina o con Acarbosa (lnhibidores do la alfaglucosilasa).
En conclusión los dos grupos en investigación para el tratamiento de la Diabetes Mellitus tipo 2, tenemos:
1. Agonistas do la GLP-1 inyectable.
La Exendina es un potente agonista del receptor GLP-1 a dosis de 5 a 10 ug dos veces al día. Puede combinarse con un esquema de Metformina o Sulfonilurea o ambos da como resultado mejores resultados glicéricos posprandiales. Los eventos adversos reportados más comunes son nauseas de leve a moderada. Resultados terapéuticos arrojaron una disminución sostenida de la HbAlc
2. Inhibidores orales de la DPP4: La Sftagliptina, antiguamente Llamada MK 0431. Es un inhibidor selectivo de la DPP4, aumenta las Incretinas activas (prolongando su vida media), lo que produce un aumento dependiente de glucosa de la insulina; reduce la glicemia plasmática. En un estudio cruzado se demostró un aumento del Péptido C (marcador de la producción de insulina), una disminución de los niveles de glucagón. Puede utilizarse como monoterapia e igualmente combinado con Metformina o sulfonilurea. En un estudio igualmente en paciente tipo 2 disminuyó la Hemoglobina glicosilada con respecto a los valores iniciales.
En un estudio se comparó la Sitagliptina con placebo y glipizida. La incidencia hipoglicemia con Sitagliptina fue similar a placebo y menor que con la Glipizida.
La incidencia de eventos adversos gastrointestinales con Sitagliptina fue similar a placebo.
Do manera importante Sitagliptina no se asoció a cambio del peso corporal, mientras que se observó una ganancia do peso con Glipicida.
CARACTERISTICAS LOS INHIBIDORES (A) Y AGONISTAS IR(B): (ver anexo 2) (A) Hay múltiples blancos (órganos), mientras que los B se acoplan a una proteína G determinada. Los inhibidores se pueden utilizar de forma oral mientras que los miméticos son parenteral su uso. Los inhibidores son menos potentes mientras que los miméticos mantienen una mayor potencia, siendo la sobredosis de los miméticos más grave que los inhibidores.
Cortesia del DR. Fredy Henriquez Avila, Especialista Medicina Interna del Hosptal Regional Nicolas A. Solano, Panamá República de Panamá
 Tener Un BOLETIN INFORMATIVO dirigida a la cartera de adherentes de cualquier aseguradora, les brinda un sin número de beneficios, tanto a los asegurados, como también a la compañía aseguradora que lo publica.
Tener Un BOLETIN INFORMATIVO dirigida a la cartera de adherentes de cualquier aseguradora, les brinda un sin número de beneficios, tanto a los asegurados, como también a la compañía aseguradora que lo publica. § El BOLETIN INFORMATIVO se diseña para estimular las ventas de los productos ofrecidos por la compañía aseguradora. Esto se logra por medio de la colocación de enlaces (LINKS) inteligentes dentro del BOLETIN INFORMATIVO.
§ El BOLETIN INFORMATIVO se diseña para estimular las ventas de los productos ofrecidos por la compañía aseguradora. Esto se logra por medio de la colocación de enlaces (LINKS) inteligentes dentro del BOLETIN INFORMATIVO.

 de cómo cuidar su vista. LEA MÁS.
de cómo cuidar su vista. LEA MÁS. 
 DATA MED PANAMA entiende lo ocupado que están los proveedores administrando su consultorio y atendiendo pacientes. Por eso hacemos la elaboración de su propio Boletín Informativo simple, económico e indoloro. Nos encargamos de todo el diseño, inclusive podemos obtener temas específicos para su especialidad, lo único que necesita es dar su visto bueno o alguna recomendación antes de publicarlo.
DATA MED PANAMA entiende lo ocupado que están los proveedores administrando su consultorio y atendiendo pacientes. Por eso hacemos la elaboración de su propio Boletín Informativo simple, económico e indoloro. Nos encargamos de todo el diseño, inclusive podemos obtener temas específicos para su especialidad, lo único que necesita es dar su visto bueno o alguna recomendación antes de publicarlo. 
 Con los reembolsos en disminución y el costo operativo del consultorio médico al igual que la competencia incrementando,
Con los reembolsos en disminución y el costo operativo del consultorio médico al igual que la competencia incrementando,
 dicina.
dicina.

 El Dr. Henríquez es un investigador incansable y apasionado en el tratamiento de personas que presentan cuadros clínicos compatible con la Diabetes, el Mismo es Egresado de la prestigiosa Universidad de Salamanca, España en 1975 conel Titulo de Dr. en Medicina y Cirugia, Ha sido jefe de medicina Interna del Complejo Hospitalario Metropolitano de la Caja de Seguro Social, ha sido invitado para exponer sobre el tema en numerosos seminarios y convensiones a nivel nacional como internacional, al igual que ha publicado numerosos trabajos sobre el tratamiento de pacientes diabeticos. Agradecemos publicamente y comendamos Al Dr. Fredy Henríquez Avila por permitirnos publicar su trabajo. A continuación el articulo del Dr. Fredy Henriquez Avila.
El Dr. Henríquez es un investigador incansable y apasionado en el tratamiento de personas que presentan cuadros clínicos compatible con la Diabetes, el Mismo es Egresado de la prestigiosa Universidad de Salamanca, España en 1975 conel Titulo de Dr. en Medicina y Cirugia, Ha sido jefe de medicina Interna del Complejo Hospitalario Metropolitano de la Caja de Seguro Social, ha sido invitado para exponer sobre el tema en numerosos seminarios y convensiones a nivel nacional como internacional, al igual que ha publicado numerosos trabajos sobre el tratamiento de pacientes diabeticos. Agradecemos publicamente y comendamos Al Dr. Fredy Henríquez Avila por permitirnos publicar su trabajo. A continuación el articulo del Dr. Fredy Henriquez Avila.